诊断与治疗
非侵入式检测
超声心动图
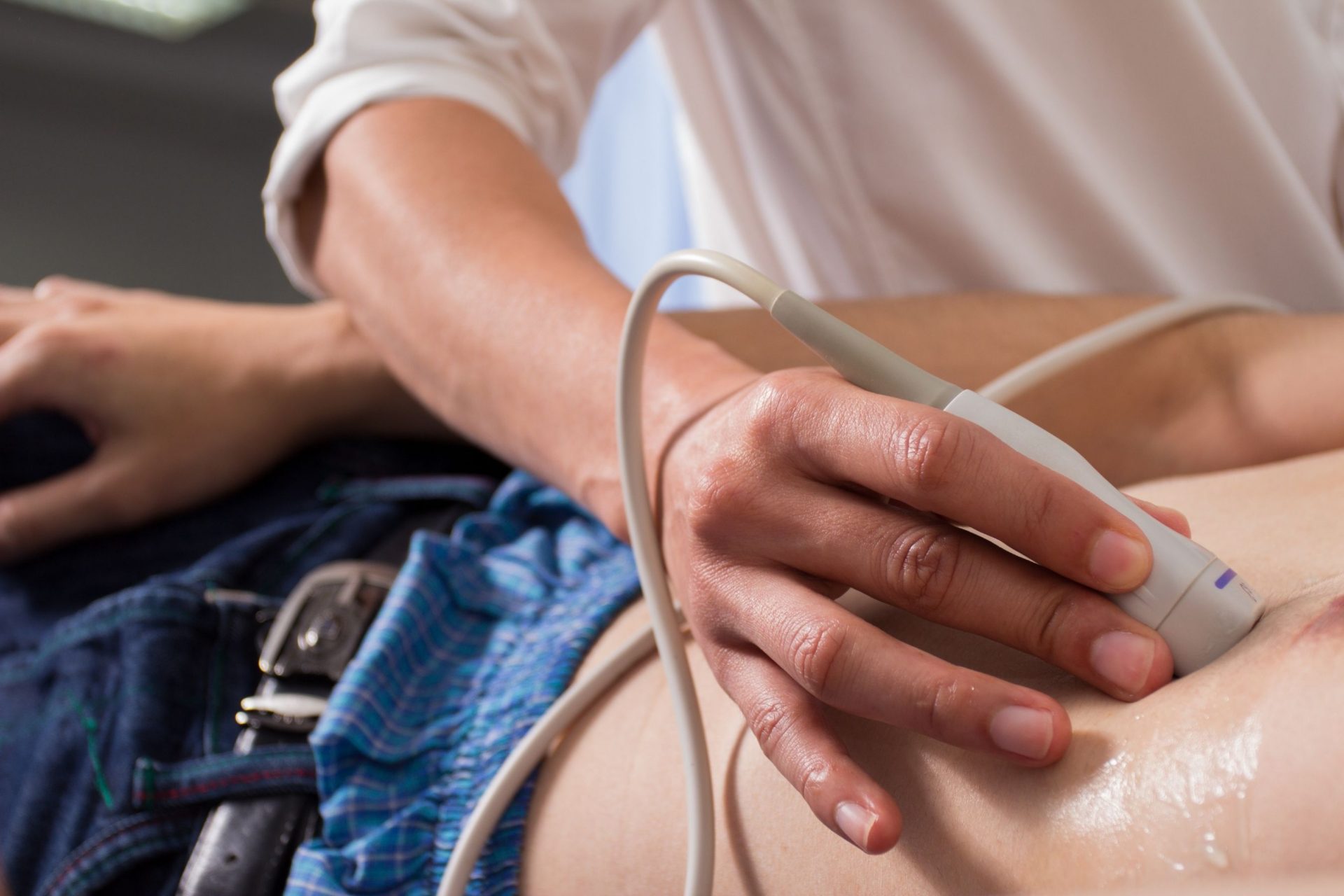
利用声波(超声波)来评估患者心脏的内部结构、运动、心室、瓣膜等。多普勒超声心动图等其它技术也可有助于显示心脏瓣膜、冠状动脉肌肉和冠状动脉疾病。
磁共振成像(MRI)
磁共振成像(MRI)是利用强大的磁体,在磁场的作用下,对患者的内脏进行三维、高分辨率成像。这些图像包含了心肌的详细信息,对于检测心脏病发作、冠状动脉疾病和其它心血管缺陷所造成的损伤至关重要。
电脑断层(CT)扫描
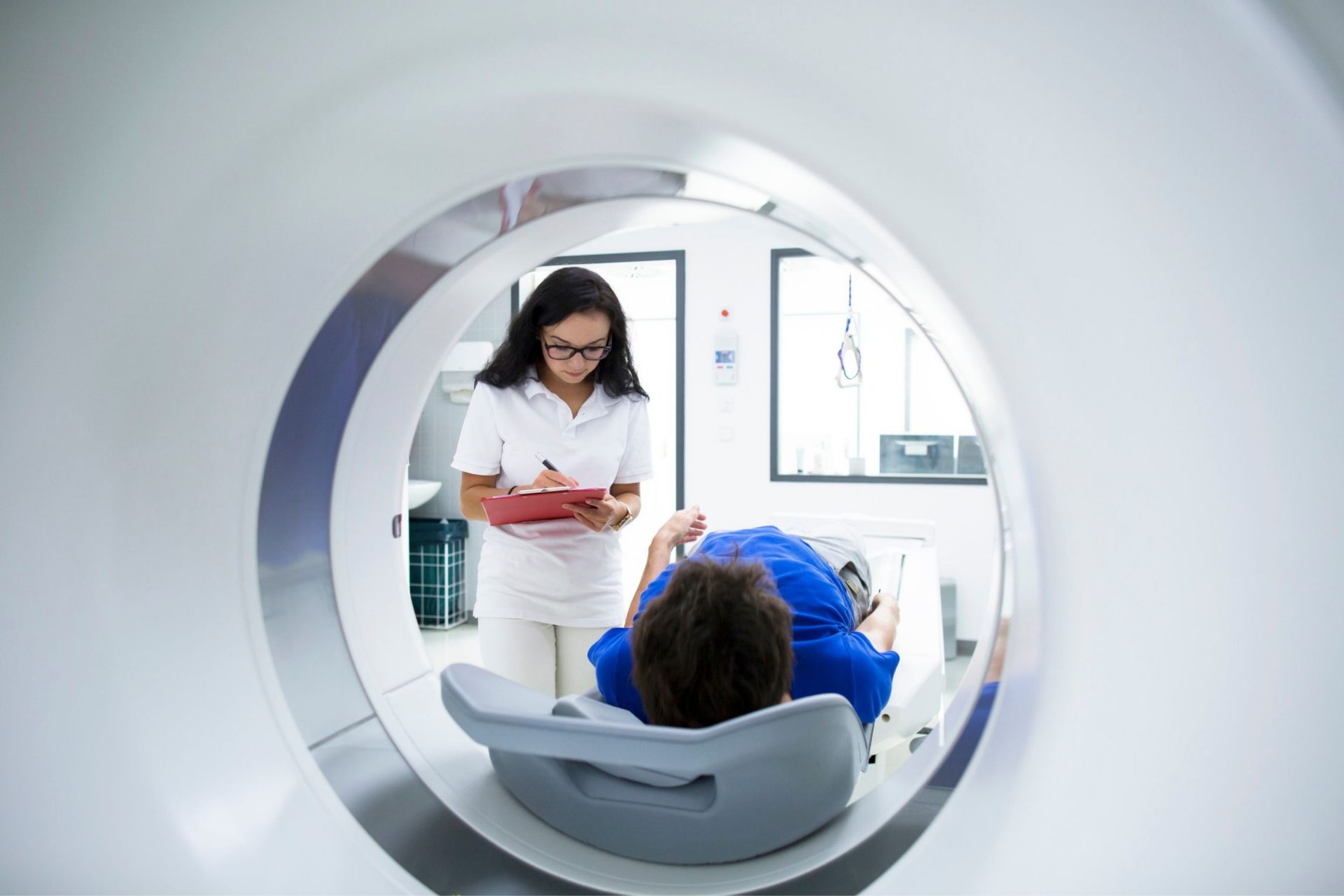
CT扫描是对心脏和周围血管等胸部进行横切面扫描的X射线检查,在诊断心脏肿瘤、主动脉疾病和心包疾病等方面很有帮助。
电脑断层(CT)扫描钙评分
与CT 冠状动脉造影研究有关,在CT血管造影之前测量钙化评分。由于动脉中的胆固醇脂肪斑块具有通过化学反应从血液中吸收钙的特性,因此钙评分将反映动脉中斑块的数量。评分高意味着冠状动脉有明显的动脉粥样硬化。
动脉中的钙沉积与您的饮食或服用的任何补充剂无关。
电脑断层(CT)扫描冠状动脉造影
与CT扫描类似,这种非侵入式检测通过静脉注射染料来扫描冠状动脉,以诊断冠状动脉疾病引起的胸痛和其它症状的原因。
患者可能会对检测使用的染料产生过敏反应,但这并不常见。医生会根据情况对患者进行评估。检测期间会有一些辐射。
该项检测无需恢复时间。
动态心电图监测
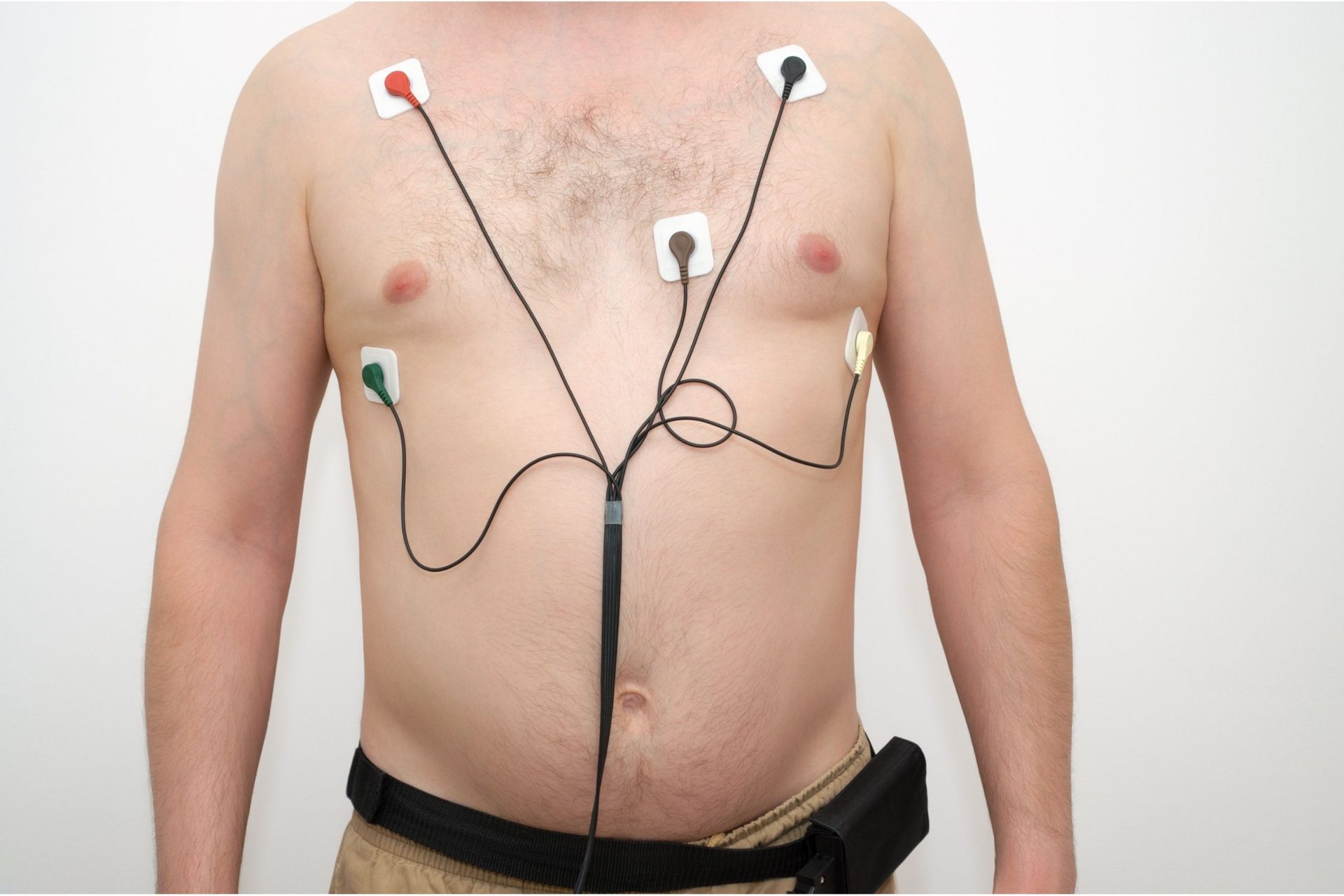
动态心电图监测是指在一天的正常活动过程中进行超过24小时或更长时间的心电监测。患者在身上携带一个小型的心电图监测器,以测量他/她在测试期间可能经历的自发性胸痛和/或心律不齐。
心电图(ECG)
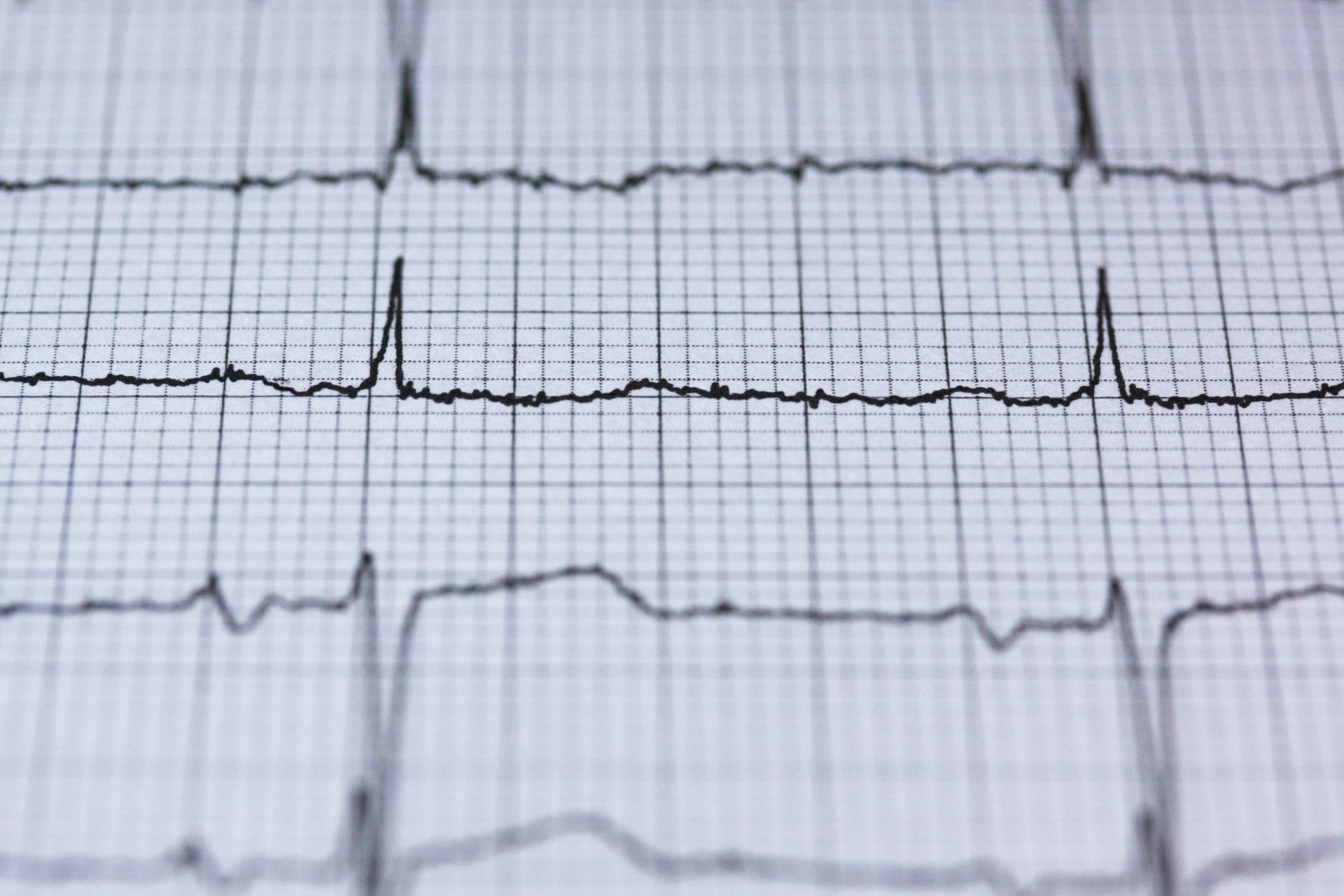
心电图是一种测量心脏电活动的方法。这是一项诊断检测,将12个电极片贴在您的手臂、腿和胸部,并连接到一台机器上以记录心脏的节律和电活动。
检测大约需要10分钟。心电图打印出来的结果包括患者的心律、心率、电异常、心肌增厚等信息,同时显示以前或正在发作的心脏病,以及心脏的供血是否正常。
这些数据共同为患者心脏病的可能原因和适当的治疗过程提供线索。
心脏核成像

这种诊断方法是向患者的血液中注射微量放射性物质(如:铊、铷等),以摄像头检查心脏血流的情况。当放射性物质流经患者的心血管系统时,会拍摄图像以检查心脏腔室的工作情况、心脏的血液供应情况和心肌是否受损等。
心脏核成像可与运动负荷测试相结合,以提高结果的准确性。测试时,注射到患者体内的放射性物质会在运动的高峰和休息时被标识出来,从而确定冠状动脉变窄的部位和患者血流异常的程度和严重程度。
胸部X光片
胸部 X光片可以了解心脏、血管、肺部的基本形状和大小。
验血
心脏病发作心脏受损时,肌酐激酶和肌钙蛋白等物质会释放到血液中。验血以检测这些物质的存在,有助于医生确定心脏病发作,或预估心脏病发作的时间。验血也有助于检测心脏病发作引起的心肌损伤。
运动负荷测试

通常,患者会在跑步机上佩戴常用的心电图电极。随着跑步机的速度和坡度逐渐增加,每3分钟进行记录。这项运动负荷测试一直持续至患者的目标运动心律,或直至患者出现胸痛无法继续进行测试。
对于只在运动或体力活动时感到胸痛,但在休息时心电图结果正常的患者,运动负荷测试才是最有帮助的。这项测试让医生评估患者能够承受的体力活动量,也能了解患者心脏对运动产生的自然压力的反应。
侵入式检测
电生理检查
电心理检查用于鉴别可疑的心律不齐。将导管插入静脉,并小心地穿入心脏,记录心脏中的电活动情况。
经食道超声心动图
经食道超声心动图是将仪器插入患者的喉咙和食道(连接口腔和胃的食管)。由于食道的一部分靠近心脏,超声探头探测到的图像能非常清晰地显示心脏的结构。
心导管插入术/ 冠状动脉造影
心导管插入术通常在球囊血管成形术等侵入性手术之前进行,以确定需要的手术类型和范围。
导管先将显影剂(染料)通过肢体插入并导入心脏,再进行X光拍摄,以评估心脏腔室内的压力、含氧量以及心脏的泵血能力。
显影剂(染料)在X光片上显示为白色线条,线条断裂或变窄表明冠状动脉阻塞的区域。
心脏病的分类
根据诊断结果,医生通常再根据症状的严重程度,对心脏病进行分类。目前最常用的分类系统是纽约心脏协会的功能分类,根据患者的心脏对身体活动能力的限制程度,将患者分为四种类型。
| 类别 | 症状性质 |
| I | 无症状,对正常体育活动无限制。 |
| II | 轻微症状,轻微限制日常活动。患者休息时感觉舒服。 |
| III | 症状较严重,日常体育运动和非剧烈活动受到限制。患者只在休息时才感觉舒服。 |
| IV | 症状严重限制了患者的日常生活。患者即使在休息时也会出现症状。 |
治疗
根据心脏病的症状和严重程度,可能会有各种不同的治疗方案。从症状轻微的药物治疗等非侵入式治疗,到病情严重的侵入式治疗均有。
药物治疗
抗凝剂 – 一种延缓血液凝固但不溶解现有凝块的药剂,可防止新的凝块形成和现有凝块的增大。
血凝块由血小板(微小的血细胞)和一种称为纤维蛋白的蛋白质组成。抗凝剂通过防止纤维蛋白形成来帮助预防血栓。抗凝剂(如:肝素和华法林)通常是开给冠心病患者的处方药,因为这些患者的冠状动脉已经变窄,特别容易形成血栓。
抗心绞痛药物 – 包括β受体阻滞剂和钙通道阻滞剂(如:维拉帕米)。这类药物可放松心脏和血管肌肉,从而减轻心绞痛发作时的剧烈胸痛。
β受体阻滞剂阻碍激素的作用,如:肾上腺素,使心脏跳动更快、更有力。钙通道阻滞剂则减少进入冠状动脉肌肉细胞的钙量,使这些血管松弛和变宽。
抗心率失常药物 – 如:胺碘酮和氟卡尼,用来控制心率紊乱。
抗血小板药物 – 类似于抗凝剂,可防止血栓。但与抗凝剂不同的是,它们不针对血液中的纤维蛋白,而是通过降低血液中血小板的粘性来降低血液的凝结。阿司匹林是最常用的抗血小板药物,常被推荐用于冠心病或动脉粥样硬化的患者,并预防缺血性中风。
利尿剂 – 用于治疗有充血性心力衰竭,且体内水分和盐分过多的患者。利尿剂有助于增加尿液中水和盐的排出。
利尿剂主要有3种类型:噻嗪类利尿剂、髓袢利尿剂和保钾利尿剂。
血管紧张素转换酶抑制剂 – 也被称为ACE抑制剂,通常用于治疗高血压和充血性心力衰竭,以减少血管狭窄的影响。
侵入式治疗
经导管主动脉瓣植入术(TAVI)
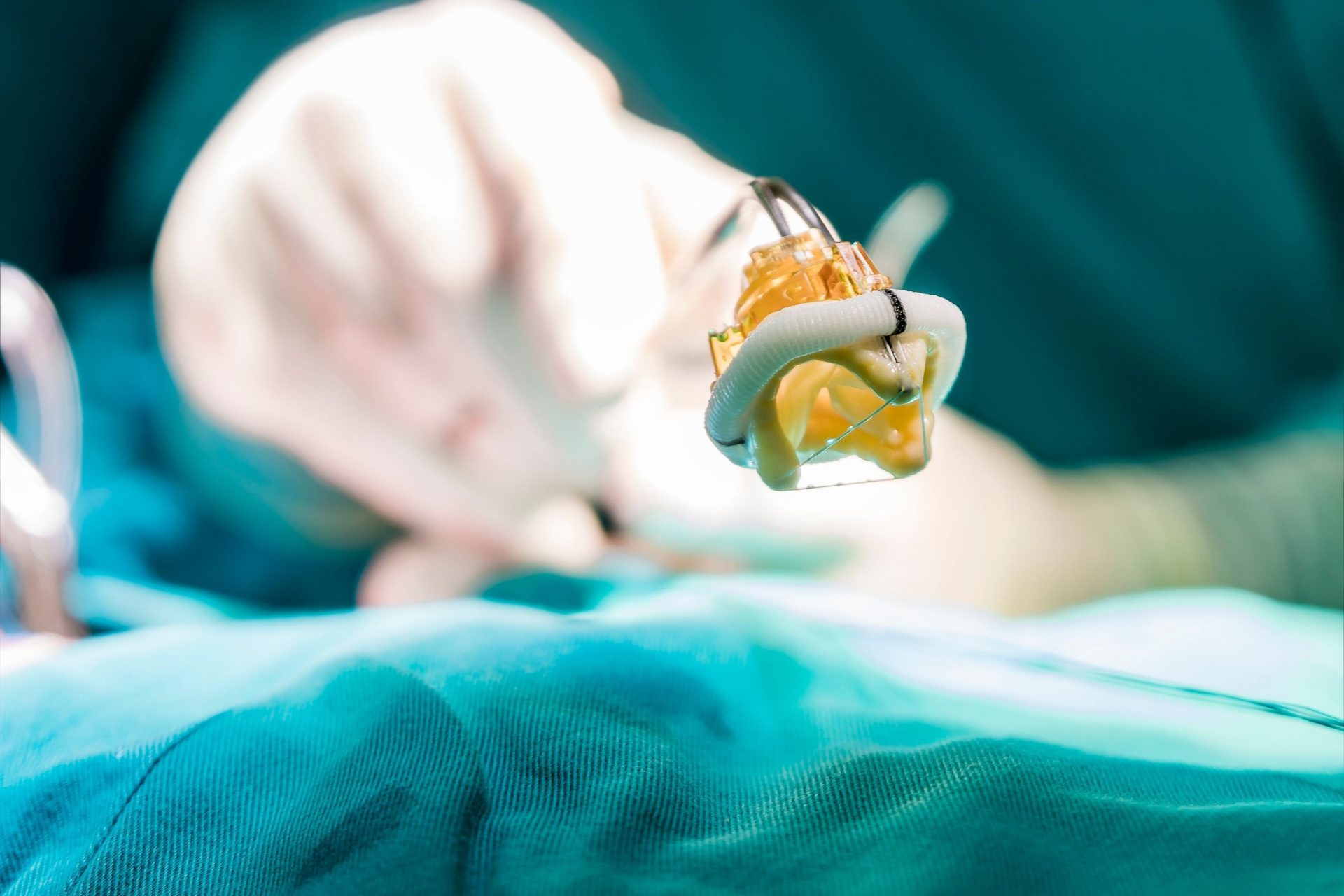
TAVI手术可在无需移除原有或受损瓣膜的情况下,修复心脏瓣膜。该手术可用于需要主动脉瓣替换但身体状况不佳而无法进行心脏瓣膜手术的患者。
TAVI有点类似于支架植入,导管通过大腿穿过心脏,将替换瓣膜输送到瓣膜部位。
一旦新的瓣膜扩张,即把旧的瓣膜瓣叶推开,替换瓣膜中的组织便接替进行调节血流的工作。
经皮冠状动脉介入治疗(PCI)
这是一种非手术治疗方法,用于治疗冠状动脉狭窄,包括冠状动脉成形术和支架植入术。
经皮腔内冠状动脉成形术(PTCA)
经皮腔内冠状动脉成形术,俗称球囊血管成形术,是一种扩大冠状动脉的手术。受到粥样硬化斑块严重阻塞的冠状动脉,需进行这类手术以恢复心肌供血。
手术过程首先将尖端装有气球的导管插入患者腿部的动脉,然后逐渐移动到受影响冠状动脉的阻塞或狭窄部分。当球囊放置在最狭窄的区域后,再多次充气和放气,以将胆固醇沉积物挤压到冠状动脉壁上。受影响动脉的开口扩大后,心脏的血液供应就得到改善。
一般来说,这类手术的成功率约为90%,主要并发症的风险较低。然而,血管成形术使冠状动脉阻塞变宽的程度,因人而异。
支架置入通常在球囊血管成形术之后进行,以防止动脉再次变窄。
心脏绕道手术(CABG)
心绞痛患者的冠状动脉若有多个部位出现动脉粥样硬化,则可能不适合进行血管成形术或支架植入术。这时可推荐心脏绕道手术。
该手术包括为每个受影响的冠状动脉阻塞部分创建一条新的血液流通路线。通常需要从身体的另一部分,如腿部的隐静脉或胸部的内乳动脉,取出一段健康的血管作为移植物绕过冠状动脉的阻塞部分。选择作为移植物的血管通常是不影响血流的额外血管。
移植的血管一端连接主动脉,另一端连接冠状动脉阻塞部分的下游。这样,含氧血液就可通过另一路径流到冠状动脉。
如果患者的冠状动脉中出现不止一处阻塞,则需要不止一个移植物。平均来说,患者需要三到四个移植血管。患者的心脏状况有望在手术后和康复后得到显著改善。
心脏瓣膜手术
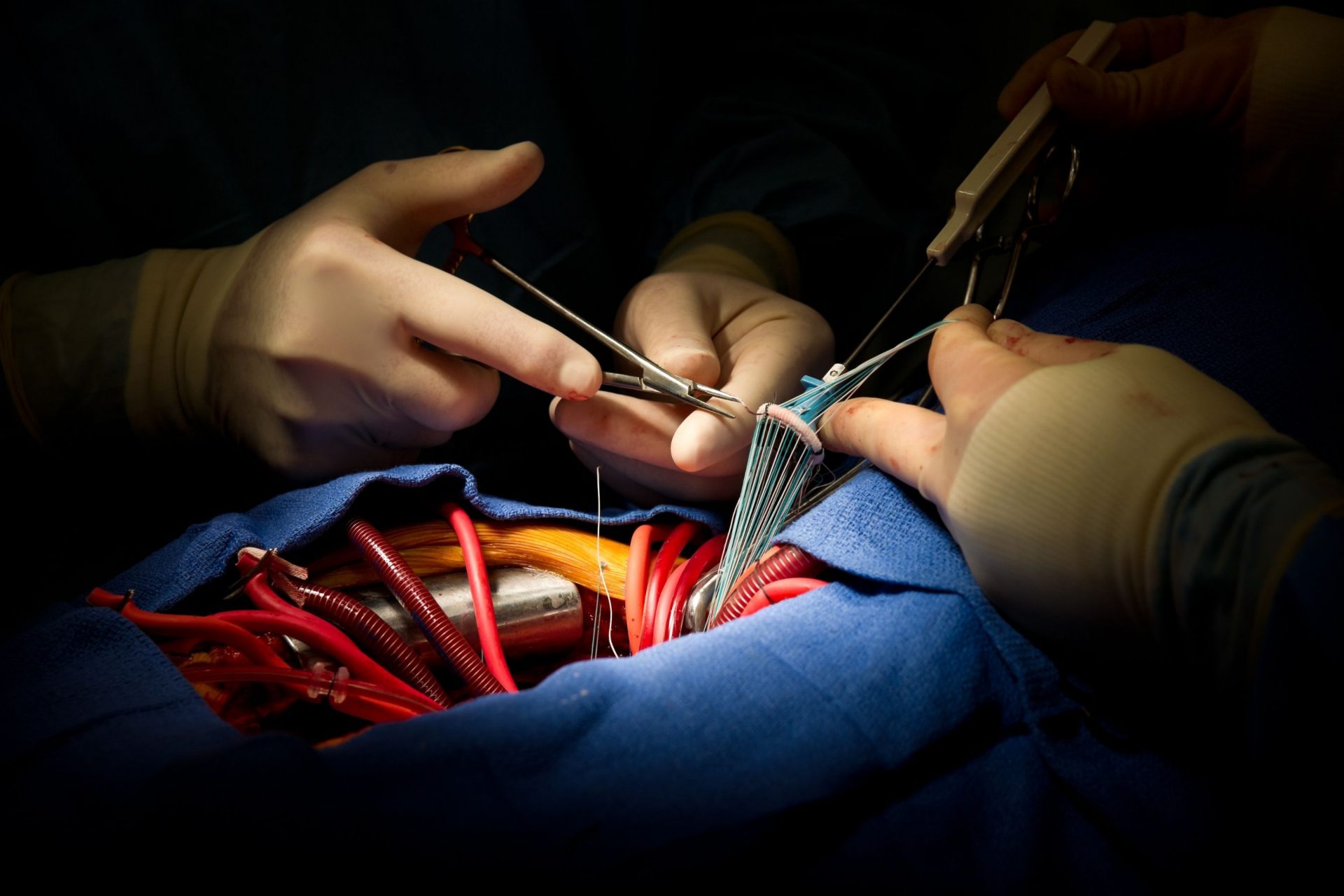
如果一个人的心脏瓣膜受损,心脏向全身输送血液的效率就会降低。在某些情况下,须要修复或更换瓣膜,以免心脏过度劳累。
瓣膜可通过切割、拉伸或缝合来修复。若无法修复,则可用人工瓣膜如组织瓣膜或机械瓣膜替换。
支架植入
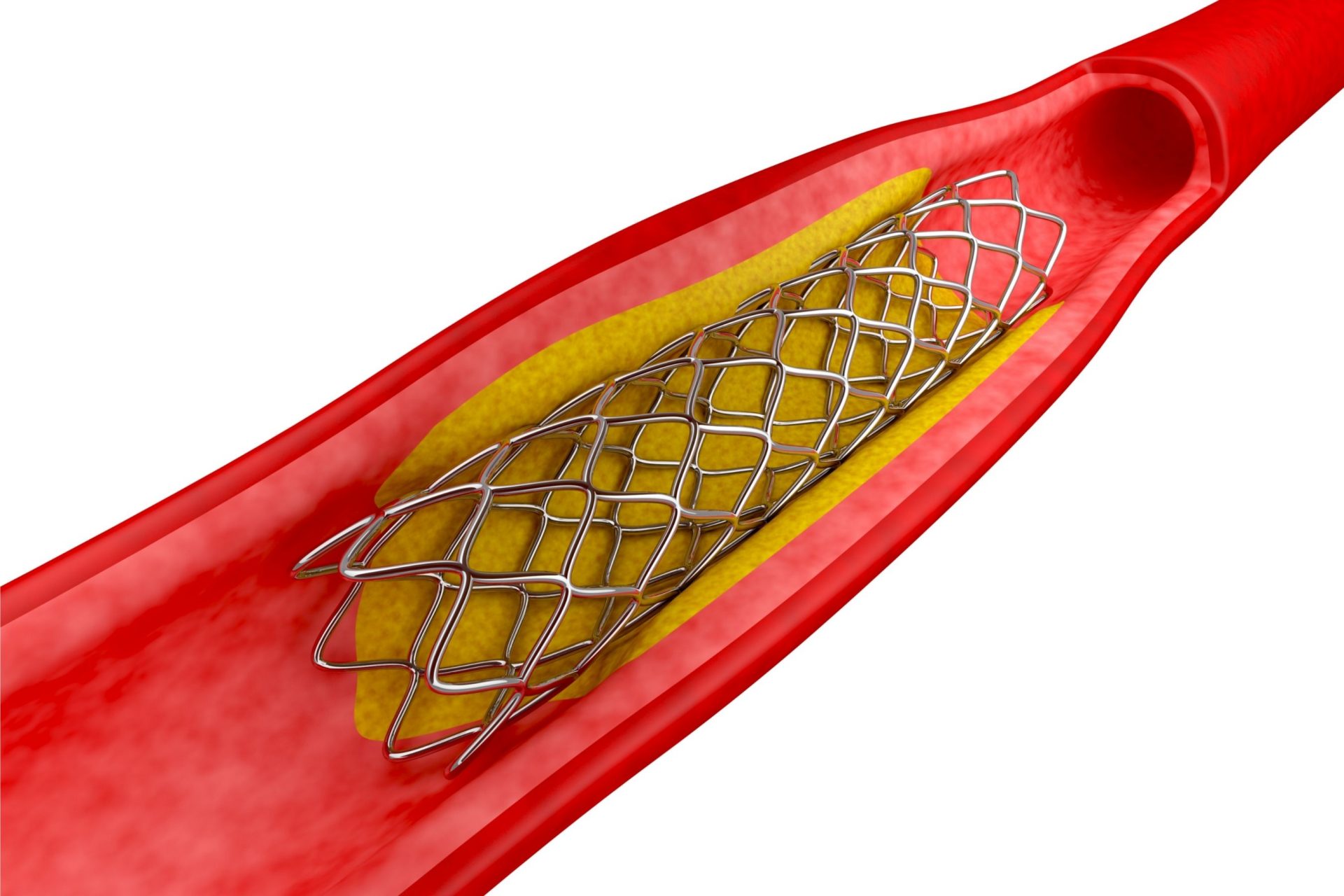
将可膨胀金属线圈或网形式的支架放置在血管成形术球囊上并引至阻塞处(类似于PTCA),然后将血管成形术球囊充气以拉伸打开支架,并植入阻塞动脉的动脉壁上。
支架植入的成功率也较高,近90%。手术后,患者须服用较大量的血液稀释剂以防止冠状动脉中出现血栓。支架植入可显著降低动脉再次变窄的几率。
植入医用电气设备
- 心脏起搏器 是一种插入皮下的电子设备,用于调节严重心律失常患者的心跳。它由塑料管中的引线、金属芯和尖端组成。导线通过静脉插入患者的心脏,再连接到装有电路的盒子上。每当心脏跳动时,起搏器就会发出微小的电脉冲刺激心脏,使其跳动。起搏器可在外部编程,也可内置传感器。
- 除颤器 可在心脏突然停止有效跳动时,发出电脉冲以恢复正常心率。虽然除颤器一般用于体外,但它也有植入式装置。
心脏移植
心脏移植属于终末期进行的手术。只有当患者在接受了其它形式的治疗后,生存几率仍然低于50%,并且心脏状况持续恶化时,才会选择心脏移植手术。
手术过程包括以捐赠者的健康心脏替换病人的心脏,捐赠者通常是已经被医学证明为脑死亡的人。捐献者的心脏被完全切除并移植到病人体内;病人病变的心脏也被切除,只留下心室后壁(即左心室和右心室)。
捐赠者的心房后部打开后,将心脏的上腔室与受者(病人)的心房缝合。接着,连接血管,让血液继续流经心脏和肺部。当新移植的心脏变暖时,它开始跳动。整个手术过程中,病人依靠心肺机将血液泵送到身体的各部位以维持生命。
然而,并非每一位末期心脏病患者都适合心脏移植。一般来说,患者必须符合以下条件:
- 已经用尽所有其它治疗方案;
- 如不进行心脏移植,患者可能会面临死亡;
- 除了心脏问题,患者身体状况良好;
- 能够忍受心脏移植后生活方式的许多改变(如:接受复杂的药物治疗和频繁的体验等)
如果不符合以上条件,特别是还有其它医疗问题的患者,如:胰岛素依赖型糖尿病或肾功能受损的患者,则不适合进行心脏移植手术。
心脏捐赠者是医生宣布脑死亡的人,这意味着即使呼吸机维持着他们身体的生命,其大脑也没有活动迹象。捐赠者多是死于交通事故、头部严重受伤或中风的人。理想的捐赠者是:
- 45岁以下;
- 没有任何严重心脏疾病;
- 没有心血管疾病、癌症或其它急性或慢性疾病的风险因素;
捐赠者的血型和体重也必须与受赠者的相匹配。
手术后病人须在重症监护室接受密切监测,状况稳定之前须使用呼吸机数小时。之后,病人通常能在几天内起床。接下来的几周,新移植的心脏发生排斥反应的风险很高,因为病人的身体会把新移植的心脏视为异物。为了让病人度过这段时间,医生会给病人开具免疫抑制剂,尽管这些药物会降低身体应对感染的天然抵抗力。器官排斥和感染最可能发生在心脏移植后的1个月内。等病情稳定后,病人就可以出院。大多数病人可在2周内出院。
一般来说,如果心脏移植手术成功,病人的生活质量将会大大提高:即能够过上更积极的生活,包括重返工作岗位。不过,病人得在以后的生活中长期服用免疫抑制剂,以防止身体排斥移植的心脏。






